その先の明るい未来へ…
地域の皆さまと共に
歩き続ける
電話で問い合わせ

交通事故で怪我をされた方へ
できるだけ早めに整形外科医に受診しましょう。軽症だと思っていても、後から症状が悪化する場合があります。
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 9:00~12:30 | 吉田 | 吉田 | 吉田 | 吉田 | 吉田 |
吉田
大澤
|
吉田
西田
|
| 15:00~19:00 | 吉田 | 吉田 | 吉田 | 吉田 | 吉田 |
吉田
大澤
|
ー |
高度な専門医療と地域医療、双方で培った経験を生かし、診療にあたります。来院いただいた患者さまの相談を受け、そのニーズに応える医療をご提供いたします。



一般整形外科診療を中心として、骨折治療、脊椎・関節疾患、スポーツ外傷、リハビリによる機能訓練まで地域の患者さまのニーズに応える医療をご提供しています。

あらゆる整形外科疾患に対し、適切な診断と治療、丁寧なわかりやすい説明を心がけております。外傷をはじめ、日常的に起こる身体の痛みを診療します。
もっと見る ▶︎
患者さまの体に合わせた装具の作成を致します。義肢装具士(国家資格保有者)と医師、患者さま御本人が一体となって取り組む外来です。
もっと見る ▶︎
精度の高い検査機器(DEXA法)を用い、骨量を測定致します。
また、採血にて骨代謝を精査し、検査値、病態に応じた治療を行います。

交通事故における様々な病態(むち打ち、腰背部痛、打撲、骨折など)に対し、適切な精密検査や治療を行います。
症状が残った患者様には後遺症認定を致します。
最新の医療機器を揃え、それぞれの疾患に合わせた適切なリハビリテーションを提供させていただきます。一般的な運動器(骨、関節、筋、靭帯など)の障害に対して、運動療法を行い関節機能の改善をしていきます。また、学生、社会人などのスポーツ障害に対しても競技特性を考慮して、スポーツ復帰の支援をさせて頂きます。
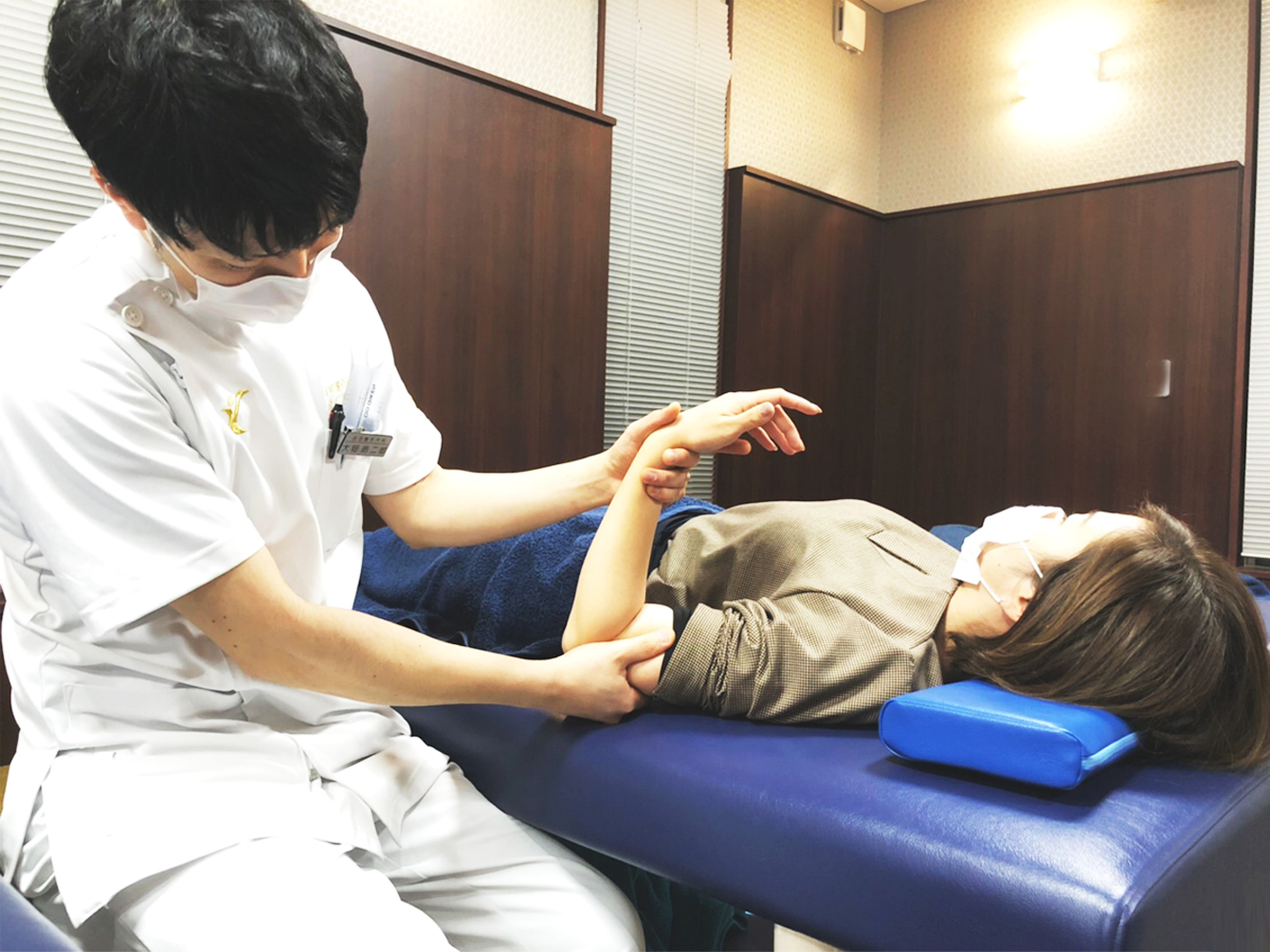
患者さまの様々な目標に向かって医師の指示のもとにリハビリを行います。
病気や怪我で損なわれた運動機能、関節機能の改善、加齢や活動量の低下による筋力低下の改善など、心身の機能回復を促す治療を行っています。

スポーツ障害の治療は、大きく分けると保存的治療と手術的治療に分かれます。保存的治療は、薬や注射による治療、リハビリによる治療などであり、手術的治療は、文字通り、外科的手術を行い損傷した組織を修復する治療となります。手術的治療を行った後にもリハビリは重要な治療要素となります。各スポーツ特性を考慮して障害された関節の機能改善をしていきます。

術後には必ず癒着(筋・組織が固くなること)がおきて手術した周囲は硬くなります。術後の機能的な問題(可動範囲が狭い、動きが不自然、動かすと痛い、筋力が弱い、など)が残らないように、リハビリをしっかり行う必要があります。大学病院など他院で行われた術後の患者さまでも、当院ではリハビリをメインに行なっていくことも可能です。

金沢区は高齢化が進み、能見台、富岡地域はとくに坂道が多く、足腰が弱くなったり関節が痛くなったりすると外出できなくなり当院への通院も困難になる患者さまもみられるようになってきました。平成30年4月より介護保険を利用した訪問リハビリを提供できるようになり、徐々に利用者数も増えてきています。自宅で安心して安全に過ごせるように、当院のスタッフが継続して支援させていただきます。
薬に依存した治療をしない、高いホスピタリティ、地域医療への貢献を日々心掛けて診察しております。
正確な診断と治療の選択で安心して納得頂いたうえで、根本原因に対して治療をする為に高い志を持ったスタッフと共に患者様により良い施術を受けて頂く。
そして今、さらなる地域医療の発展の為日々精進しています。

お一人おひとりの症状に
応じた治療を
平素より当院の診療にご理解ご協力をいただきましてありがとうございます。
吉田整形外科はよりよい環境での診療へ向けて、このたび移転開院いたしました。平成19年より父の跡を継ぎ診療を始めて以降、患者様お一人おひとりの症状に応じた治療を心掛けてまいりました。これからも皆様の健康をお守りする「質の高い医療サービス」をご提供できますようスタッフ一同努力して参ります。

院長吉田晃生
・日本整形外科専門医
・日本整形外科脊椎脊髄病医
・日本整形外科学会運動器リハビリテーション医






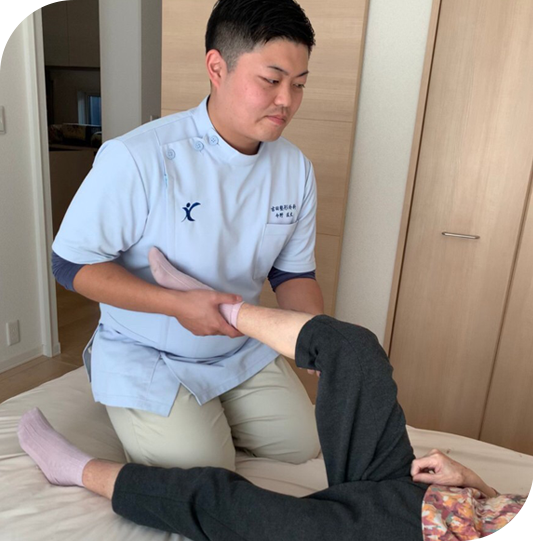
本事業所のケアマネージャーは、医療現場経験10年以上の理学療法士が、医師と共に「要介護認定の申請」のお手伝い や最適な「ケアプラン」をご提案します。
京急線能見台駅より氷取沢高校、または釜利谷高校行きバス10分「能見台センター」バス停下車正面
※「自動車5台分の駐車スペース」がございますが、数に限りがございますのでなるべく公共交通機関をご利用ください。
※お車でお越しの際は、メガロン能見台駐車場内への立ち入り、回転はご遠慮願います。